今年の猛暑を背景に、「だるい」「頭が回らない」「体が火照る」といった症状を訴える人が急増しています。
熱中症は「一過性の夏バテ」ではなく、ときに命を脅かす重篤な状態や後遺症を引き起こす病態でもあります。
医師として現場で多くの症例に触れてきた経験から、“熱中症=夏の一時的な不調”では済まされない現実をお伝えしたいと思います。
なぜいま“熱中症”なのか?
〜増える搬送件数と、“治った後”に残るもの〜
2025年の夏、日本各地ではすでに35℃を超える猛暑日が連日記録されています。
テレビやSNSでは「熱中症アラート」が毎日のように話題となり、
全国の救急現場では、脱水や意識障害で搬送される人が後を絶ちません。
実際、以下は2023年夏における熱中症による救急搬送件数の週別推移です:
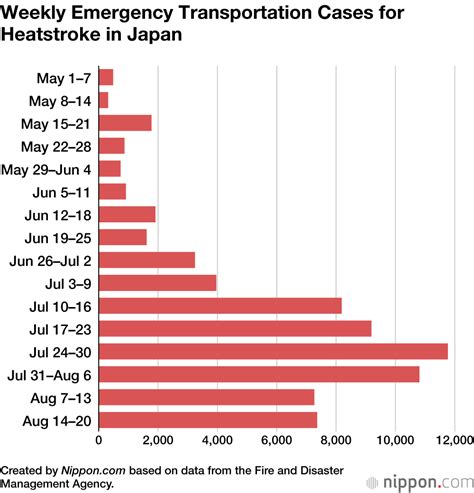
出典:消防庁「令和5年(2023年)熱中症による救急搬送状況」
このように、7月中旬から搬送件数が急増し、
7月末〜8月初旬には週に1万人超が搬送される週もありました。
高齢者だけでなく、若年層や屋外活動者も多く、都市部でも無関係ではありません。
さらに、ここで強調したいのは、
熱中症は“その場限りの体調不良”ではないということです。
近年、熱中症の「後遺症」が医学的にも注目されています。
一度重度の熱中症を経験すると、「暑さに弱くなる」「すぐに火照る」といった熱耐性の低下や、
小脳萎縮・記憶障害・慢性の倦怠感などの神経後遺症が、
数ヶ月から数年にわたって続くケースも報告されています。
こうした背景から、
いまや**“誰もが熱中症リスクを抱える時代”**となっています。
だからこそ今年の夏は、「熱中症を正しく理解し、備えること」が私たち全員に求められているのです。
💡 この記事で学べること
- 熱中症とはどんな病気?
──「熱射病」や「熱失神」などとの違いと正しい分類がわかる! - 軽症から重症へ、進行する“5つのステージ”とは?
──意識があるうちに気づくためのサインをチェック! - なぜ「アセトアミノフェン」が効かないの?
──解熱剤と熱中症の意外な関係を、基礎医学から解説! - 一度かかると“火照り体質”になる?
──最新研究で明らかになった、熱中症後の後遺症とその仕組み - 日陰に移す、水を飲ませる…その先は?
──軽症〜中等症の対処法から、救急搬送レベルの対応まで - 熱中症の予防は「WBGT」「Heat Index」がカギ!
──環境省・気象庁・アメリカCDCの指標をやさしく整理 - 日常生活・スポーツ・職場で今すぐ使える対策
──おすすめグッズや、最新の研究をベースにした“やるべきこと”
🥵熱中症ってどういう病気?
熱中症とは、暑さによって身体の熱放散バランスが破綻し、体温が異常に上昇することでさまざまな臓器障害が起こる病態です。
特に問題となるのは、体温が40℃を超える高体温と、それに伴う中枢神経症状(意識障害やけいれん)です。
生理的には、熱が体外に逃げる仕組み(放熱機構)が限界を超えると、体温が急激に上がり、身体が自ら冷やすことができなくなります。
その結果、脳や腎臓、筋肉、肝臓といった重要な臓器にダメージが及びます。
熱中症は、軽症から重症まで連続したスペクトラム(連続体)で捉えられ、以下のように分類されます:
- 熱失神(heat syncope):暑さにより血管が拡張し、一過性の脳血流低下が起きてふらつきや失神を生じます(ICD-10: T67.1)。
- 熱けいれん(heat cramp):発汗によりナトリウムが失われ、筋肉の異常収縮を引き起こします(T67.2)。
- 熱疲労(heat exhaustion):脱水や塩分欠乏により、倦怠感・頭痛・吐き気・めまい・多量の発汗などが見られます(T67.3〜T67.5)。
- 熱傷害(heat injury):中枢神経症状はないものの、肝機能障害や腎障害などの臓器障害が出始める段階。※ICD-10に明確なコードなし。
- 熱射病(heat stroke):中枢神経症状(意識障害・せん妄・けいれん)を伴う重症型(T67.0 / T67.02)。救命対応が必要です。
このように熱中症は“重症化の一歩手前”で見逃されがちですが、適切な初期対応(冷却や水分補給など)を行えば多くの場合は予防可能です。
さらに最近では、重症熱中症の後に「熱耐性低下(heat intolerance)」や「小脳萎縮」などの後遺症が数年にわたり残ることも知られており、
“治れば終わり”では済まされないこともわかってきました。
そのため、今こそ「単なる脱水症」ではないという視点で、熱中症を捉え直す必要があるのです。
⚙熱中症が起こるしくみ
私たちの身体は、本来「体温を一定に保つしくみ(ホメオスタシス)」を持っています。
例えば暑い日には、汗をかいたり、皮膚の血流を増やしたりすることで、体内の熱を逃がしています。
この放熱の仕組みには、主に以下の2つがあります:
- 発汗による蒸発熱:汗が蒸発することで、体の表面から熱が奪われる。
- 皮膚血管の拡張:血液を皮膚近くに流して、熱を外に逃がす。
しかし、気温が高すぎたり、湿度が高かったり、長時間の運動や労働などによってこれらの放熱機構が追いつかなくなると、
体温がどんどん上昇し、ついには40℃以上になることもあります。
さらに最近の研究では、熱中症によって脳の視床下部(体温調節中枢)にダメージが生じると、回復後も「火照りやすい」「熱に弱くなる」などの後遺症が続くことがわかってきました。
このような状態は「heat intolerance(熱耐性低下)」と呼ばれ、数か月から数年続くことがあります。
また、熱中症による炎症反応や酸化ストレスが、遺伝子発現の制御に関わる“エピジェネティクス”変化を引き起こすという報告もあり、
体が元に戻らない「目に見えない変化」が起きている可能性が指摘されています。
つまり、熱中症は「その日限りの体調不良」ではなく、生体に深く刻まれるダメージを残す可能性のある病態だと考えられているのです。
🥼熱中症になったら? 対処法と治療
熱中症は、早めに気づいて正しく対処すれば、多くのケースで重症化を防ぐことができます。
【まずやるべき応急処置】
- 涼しい場所へ移動:屋内や日陰、車の中など風通しのよい場所へ。
- 衣服をゆるめる/冷却する:わきの下・首・足の付け根などを冷たいタオルや保冷剤で冷やします。
- 水分と電解質の補給:できれば経口補水液(ORS)やスポーツドリンクが望ましい。
これだけでも、多くの軽症熱中症は回復します。
【重症化が疑われるときは?】
- 呼びかけに反応しない/意識がもうろうとしている
- けいれん、嘔吐、高熱(40℃以上)がある
- 自力で水が飲めない
こうした場合は、すぐに救急車を呼びましょう。
医療機関では、以下のような本格的な治療が行われます:
- 冷却療法(冷水浸漬、アイスパック、冷却ブランケットなど)
- 点滴による水分・電解質補正
- 血液検査・臓器機能のチェック(腎機能、肝酵素、CKなど)
【よくある疑問と注意点】
- Q. 解熱剤(アセトアミノフェン、NSAIDs)は使っていい?
→ 基本的には使いません。熱中症の高体温は“体温の設定値(セットポイント)が上がる”発熱とは異なり、放熱ができずに体温が上がっている状態です。
解熱薬は視床下部にあるセットポイントを下げて熱を下げる作用があるため、熱中症では効果がほとんどありません。
また、NSAIDsは腎機能を悪化させたり、末梢血管を収縮させて放熱を妨げるリスクがあるため、使用は推奨されません。 - Q. 氷水をかけたり冷たいシャワーで一気に冷やしてもいい?
→ 極端な冷却は血管収縮を起こし、放熱を妨げることも。
冷たいタオルや扇風機+濡れタオルなどで“徐々に”冷やすのが基本です。
とにかく大事なのは、「いつでも・誰にでも起こる」ものだと理解し、早期対応を習慣にしておくこと。
特に高齢者や小児、基礎疾患を持つ人は周囲のサポートも重要です。
🧊熱中症を防ぐには? 予防と便利グッズ
熱中症は、あらかじめ「備える」ことでかなりの確率で予防できる病気です。
ここでは日常生活でできる予防法と、筆者おすすめの便利アイテムを紹介します。
【日常生活でできる予防のコツ】
- 暑さを避ける:日陰を歩く、外出を控える、冷房を上手に使う。
- こまめな水分補給:のどが渇く前に飲む。1日1.5〜2Lを目安に。
- 塩分・電解質の補給:発汗時はスポーツドリンクや経口補水液(ORS)を活用。
- 通気性の良い服装:速乾性の素材や、首周りを冷やす工夫も◎。
- 十分な睡眠と休息:暑さで疲労が蓄積すると、発症リスクも高まります。
【熱中症対策におすすめのグッズ】
最近では、外出時でも使える便利な冷却アイテムが多数登場しています。特に、筆者自身が実際に使っているおすすめアイテムを紹介します。
- 28℃で自然凍結するネッククーラー(SUO クールリングなど)
→ 首元を冷やすことで、体温を効率よく下げることができる注目のアイテム。
筆者も実際に通勤中に使用していますが、以下の点で非常に優れています:- 常温(28℃以下)の室内で自然に再凍結するため、冷凍庫がなくても繰り返し使用可能。水滴がつかず濡れないので、服が濡れる心配がなく快適。職場や学校でも再使用でき、1日2回以上の使用も現実的。シンプルで軽量、装着時も目立ちにくい。
- 冷却スプレー・冷感タオル
→ 一時的な表面冷却に便利。
外出前や運動後のクールダウンにもおすすめ。 - 携帯型ミストファン
→ 気化熱で蒸散冷却を促進。
USB充電式の小型タイプも多く、屋外イベントや旅行に活躍。
【熱中症警戒アラートも活用しよう】
環境省と気象庁は「熱中症警戒アラート」を毎日発表しています。
- WBGT(暑さ指数)が基準:気温・湿度・輻射熱を総合した指標です。
- スマホの天気アプリや環境省の公式サイトでも確認可能。
- アラートが出ている日は特に高齢者・子ども・基礎疾患のある人に注意。
🌍 海外でも注目される「熱中症」とWBGTの指標
日本だけでなく、世界中で熱中症リスクが高まっています。ここでは、体感温度の指標である Heat Index や、日本でよく使われる WBGT(湿球黒球温度)、そして海外の取り組みについてまとめます。
💡 Heat Index(体感温度)とは?
気温と湿度の組み合わせで算出される、「人が実際に感じる暑さ」の指標です。
- たとえば気温30℃・湿度70%で、体感温度は39℃にも達します。
- アメリカの National Weather Service(NWS) では、「Danger Zone(危険域)」として指標が用いられています。
- 計算ツールはこちら:Heat Index Calculator
🌡️ WBGT(湿球黒球温度)とは?
気温・湿度・風・輻射熱を統合的に評価した指標で、日本の気象庁やスポーツ庁が熱中症予防に活用しています。
熱中症リスクを段階的に評価し、運動や活動の可否を判断する目安として使われます。
- 気象庁 WBGT情報ページ:https://www.wbgt.env.go.jp/
- 日本生気象学会の説明:https://www.biomet.gr.jp/
| WBGT値 | リスク評価 | 推奨される行動 |
|---|---|---|
| < 21℃ | 注意 | 基本的に安全 |
| 21–25℃ | 警戒 | 水分補給と休憩を意識 |
| 25–28℃ | 厳重警戒 | 激しい運動は避ける |
| 28–31℃ | 危険 | 高齢者・子どもの活動は制限 |
| ≥ 31℃ | 運動中止 | すべての屋外活動を中止 |
📈 海外における熱中症の動向
- アメリカCDC(Centers for Disease Control and Prevention)や OSHA(労働安全衛生庁)では、屋外労働者の保護と教育を強化しています。
- 重症熱中症を経験した人では、heat intolerance(熱耐性の低下) や神経後遺症(記憶障害・小脳萎縮など)が報告されており、heatstroke sequelaeとして研究が進められています。
こうした指標と知識を活用することで、「予防可能な熱中症」に対し、科学的なアプローチで備えることができます。
「いつ・どこで」熱中症のリスクが高まるかを知ることが、最大の予防策です。
👿熱中症の後遺症と“熱に弱くなる体”
「回復したと思ったのに、なぜかすぐに火照る」「汗が止まらない」「暑さに異常に弱くなった」
──こうした症状に悩まされる人が、実は少なくありません。
● “治っても終わりじゃない”
重症の熱中症では、高体温によって中枢神経や小脳、腎臓、肝臓、筋肉などがダメージを受けます。
特に脳へのダメージは、記憶障害や集中力の低下、注意力障害などを長く引き起こすこともあります。
最近の報告では、以下のような後遺症が確認されています:
- 熱耐性の低下(heat intolerance)
- 自律神経障害(体温調節ができない、発汗異常など)
- 小脳萎縮に伴う運動失調(ふらつき、バランス障害)
- 慢性疲労・倦怠感
- 注意障害や抑うつ傾向
● 後遺症のメカニズムにも注目が
筑波大学などの研究では、熱中症によって生じた小脳損傷が長期的な歩行障害につながるケースが報告されています(2022年 第24回日本神経感染症学会)。
また、近年の論文では「熱ストレスがエピジェネティクス変化を引き起こし、熱耐性を低下させる可能性」も指摘されています。
Chen et al., 2020, Scientific Reports より。
これらの報告は、単なる「熱の当たりすぎ」では済まされない病態が、私たちの体に残る可能性を示しています。
🛣最後に
熱中症は、決して「真夏の炎天下だけの問題」ではありません。
むしろ、梅雨明け直後やまだ身体が暑さに慣れていない時期に、重症例が多発します。
そして重症化すれば、単なる「脱水」では済まず、中枢神経障害や長期後遺症を残すこともある深刻な病態です。
それにもかかわらず、多くの人が「なんとなく危なそう」「暑い日は水を飲めば大丈夫」といった曖昧な認識で過ごしているのが現実です。
この記事では、医学的な分類から後遺症のメカニズム、そして日常でできる予防や便利なグッズまで網羅してきました。
ぜひ、身の回りの人にも「ただの脱水じゃない」というメッセージを届けてください。
✅ Take Home Message
- 熱中症は、軽症から致死的状態までのスペクトラムで起こる。
- 「熱けいれん」「熱疲労」などの段階で適切に対処すれば、多くの重症化は防げる。
- 「熱傷害」「熱射病」は中枢神経や臓器障害を伴う緊急疾患であり、後遺症が残ることも。
- 予防の鍵は「暑熱順化」「水分+電解質」「冷却グッズ」「熱中症アラート」。
- 自分のためにも、周囲の大切な人のためにも、「熱中症を知ること」が最大の武器になる。
🔗 Related Articles
📚 References
- 日本救急医学会. 熱中症診療ガイドライン 2022
- UpToDate: Heat-related illnesses: Clinical manifestations, diagnosis, and treatment
- Chen Z et al. Epigenetic changes following heat stress in rats. Scientific Reports. 2020;10:12345.
- 第24回日本神経感染症学会(2022年)「重症熱中症後の小脳障害と歩行障害に関する報告」
