「とりあえず整腸剤」「とりあえず下剤」になっていませんか?
便秘・下痢は“頻度が高い”一方で、生活・薬剤・病態が絡み合い、治療が迷いやすい症候です。
このページでは、医学生〜研修医が外来・病棟で困りやすい生活指導と薬物治療を、最短ルートで整理します。
- 便秘:非刺激性(便を柔らかく)→ 必要時に刺激性(レスキュー)
- 下痢:原因評価+脱水補正が先。止痢は「使ってよい場面」を限定
✅ この記事でできること
- 便秘・下痢の生活指導を、患者にわかる言葉で説明できる
- 主要薬のMOA(作用機序)・用量・副作用をまとめて確認できる
- 「どれを足す?」「どう併用する?」を外来の処方設計として組める
- 病棟で効く臨床の知恵(Pearls)を押さえられる
📚 記事内ジャンプメニュー
- 1)治療の基本原則(便秘/下痢)
- 2)生活指導(便秘/下痢)
- 3)臨床の知恵(病棟Pearls)
- 4)排便姿勢(“考える人”)
- 5)便秘治療薬:MOA・用量・使い分け
- 6)併用設計:外来での組み立て
- 7)止痢薬:MOA・用量・使い分け
- 8)特殊状況:ストマ高排液/短腸/ラスボス(アヘンチンキ)
- 9)OSCE・外来で使える一言
- まとめ
- Reference
1)治療の基本原則(超重要)
便秘:原則は「非刺激性 → 刺激性(レスキュー)」
- ゴールは「毎日出す」より苦痛なく自然に出る
- 直腸便があるなら:まず出口対策(坐薬・浣腸・姿勢)
- 高齢者・腎機能低下ではMg製剤に注意(高Mg血症)
下痢:止痢は“原因評価”と“脱水補正”の後
- ORS(経口補水)が最優先
- 感染性下痢(特に血便・発熱・C. difficile疑い)では原則止痢薬を避ける
- 「症状を止める」より、重症化サインを拾うことが安全
2)生活指導(患者教育の核)
便秘:まず“硬さ”と“習慣”を変える
- 水分:尿が濃い/口渇があるなら不足を疑う
- 食物繊維:急に増やすとガス・腹満が増える → 少しずつ
- 油分:極端な脂質制限は便が硬くなることがある
- 運動:歩行量が落ちたタイミングで悪化しやすい
- 排便習慣:朝食後のトイレ(胃結腸反射)を“予約”する
- 排便日誌:頻度・形状(Bristol)・腹痛・薬の反応を記録
下痢:脱水を避け、腸を休ませる(急性期)
- ORS:水だけより、Naも一緒に補う
- 食事:脂っこい物・乳糖・アルコールを一時的に控える
- 旅行後:発熱・血便があれば止痢薬より評価優先
- IBS-D:生活(睡眠・ストレス・食事)+薬をセットで考える
3)臨床の知恵(Pearls from the ward)
経管栄養:便秘・軟便は“水分”で動く
- 経管栄養のみだと便秘になりやすい
- 白湯(フリーウォーター)追加で便が軟化することがある
- 下剤を増やす前に「水分不足型便秘」を疑う
早めに介入すべきハイリスク(便秘=合併症の引き金)
- ステロイド使用者:筋力低下・活動低下 → 腹圧↓
- 神経疾患(PD、脳卒中後、脊髄疾患など):腸管運動低下 → 糞便塞栓・イレウスリスク
- 「まだ出ている」でも、予防的にPEG系+習慣介入を検討
4)排便姿勢(“考える人”が理想)
前傾姿勢で直腸肛門角が開き、いきみが減り、排便効率が上がります。
- 前かがみ+肘を膝に乗せる
- 足台で膝を少し上げる(軽いスクワット姿勢)
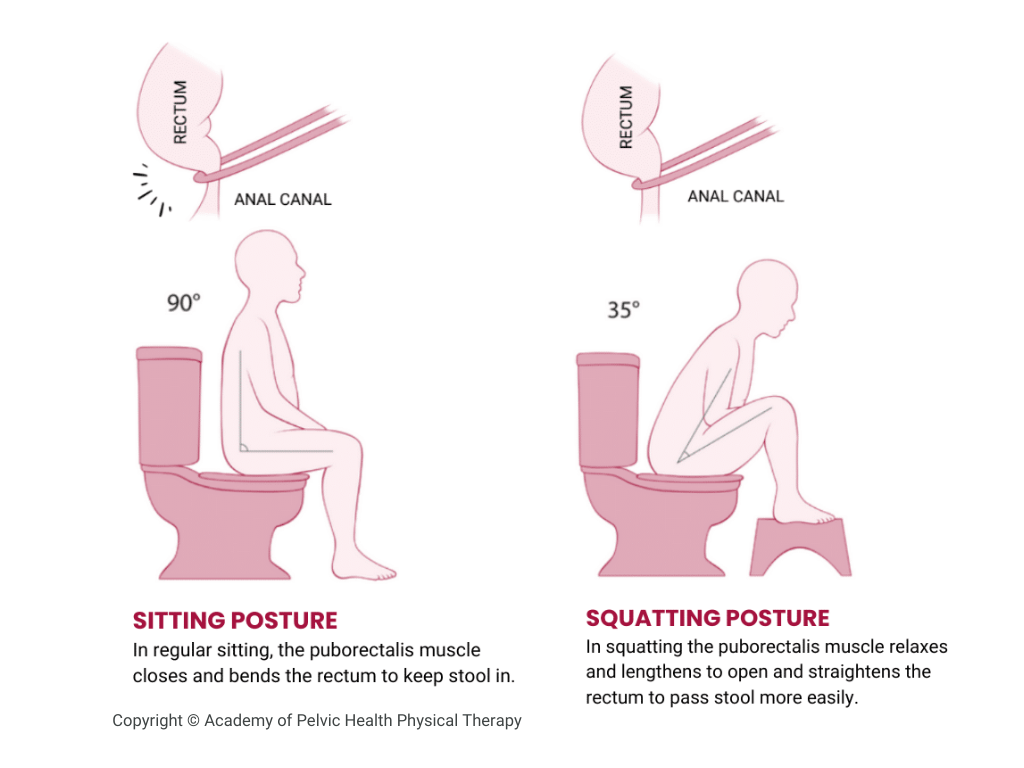
Source: Academic pf Pelvic Health Physical Therapy
5)便秘治療薬:MOA・用量・使い分け
まずは全体像(外来の基本設計)
- 軽症・初診:浸透圧性(Mg or PEG)
- 慢性・再診:PEGをベース → 不十分なら分泌促進/運動促進を追加
- レスキュー:刺激性は頓用(連用しない)
- 出口(直腸便):経口増量より坐薬/浣腸・姿勢を優先
便秘治療薬は「作用機序(MOA)」で理解すると併用と切り替えが安全です。
以下はMOAが近いもの同士で並べています。
Ⅰ.浸透圧性下剤(便を柔らかくする|ベース)
① PEG製剤(例:モビコール)
- MOA:非吸収性高分子 → 腸管内水分保持(電解質入り)
- 用量:1包 1日1–3回(症状で調整)
- 薬価目安:約150–300円/日
- 注意:味・量が負担、効果発現は緩やか
🧠 Tips
- 世界基準の第一選択
- 「効かない」は量不足が最多
- 高齢者・CKD・ステロイド使用者で予防的介入にも使いやすい
② 酸化マグネシウム(マグミット)
- MOA:浸透圧↑ → 水分保持
- 用量:330–500mg 1日1–3回
- 薬価目安:約10–30円/日
- 注意:高齢者・腎機能低下で高Mg血症
🧠 Tips
- 「安全そう」で漫然投与されやすい
→ 気づかないうちに高Mg血症になっていることも(特に外来だと定期的にMg測定はされていない) - 効かない時は水分不足・直腸便を疑う
③ ラクツロース
- MOA:非吸収性二糖 → 浸透圧↑+腸内pH低下
- 用量:15–30mL/日(肝性脳症では2–3回/日)
- 薬価目安:約100–200円/日
- 注意:腹満・放屁、糖尿病では血糖に注意
🧠 Tips
- 肝性脳症では第一選択
- 単純便秘ではPEGの方が忍容性が高いことが多い
Ⅱ.腸管分泌促進系(硬さ+腹部症状を同時に改善)
④ リナクロチド(リンゼス)
- MOA:GC-C刺激 → cGMP↑ → Cl分泌↑+知覚過敏↓
- 用量:0.25–0.5mg 1日1回(空腹時)
- 薬価目安:約300–500円/日
- 注意:下痢、虚弱高齢者で脱水
🧠 Tips
- 便秘薬というより「腹痛を取る薬」
- IBS-Cでは第一選択級
- 下痢が出たら減量・隔日で継続可
⑤ ルビプロストン(アミティーザ)
- MOA:Clチャネル活性化 → 腸管分泌↑
- 用量:24μg 1日1–2回
- 薬価目安:約300–400円/日
- 注意:悪心(特に女性)
🧠 Tips
- 必ず食後投与
- リンゼス不耐例・高齢者で使いやすい
Ⅲ.胆汁酸作用系(生理的に動かす)
⑥ エロビキシバット(グーフィス)
- MOA:胆汁酸トランスポーター阻害 → 分泌+蠕動↑
- 用量:10mg 1日1回(朝食前)
- 薬価目安:約200–300円/日
- 注意:腹痛・下痢、胆道疾患
🧠 Tips
- 朝の排便リズム作りに最適
- 生活指導とセットで真価を発揮
Ⅳ.腸管刺激系(レスキュー)
⑦ センノシド
- MOA:腸管神経刺激 → 蠕動促進
- 用量:12–24mg 就寝前
- 薬価目安:約10–20円/回
- 注意:連用で耐性・腹痛
🧠 Tips
- レスキュー専用
- ベース薬(PEG等)が整っているかを必ず確認
⑧ ピコスルファート
- MOA:大腸で活性化 → 蠕動促進
- 用量:5–10滴 就寝前
- 薬価目安:約20–40円/回
- 注意:依存・腹痛
🧠 Tips
- 夜→朝排便で予測しやすい
Ⅴ.補助・周辺(腸管環境・出口対策)
⑨ 大建中湯
- MOA:腸血流↑+蠕動促進
- 用量:7.5g/日 分3
- 薬価目安:約200–300円/日
- 注意:単剤での排便力は弱い
🧠 Tips
- 術後・ガス型便秘で真価
- PEGなどの補助役
⑩ 坐薬・浣腸(出口対策)
- MOA:直腸刺激+水分付加 → 排便反射
- 代表:グリセリン坐薬/浣腸
- 薬価目安:約50–150円/回
- 注意:頻回使用で刺激・損傷
🧠 Tips
- 直腸便・残便感があれば最優先
- 経口下剤を増やす前に「出口」を確認
- 前傾姿勢と併用で成功率↑
6)使い方の一例:外来・病棟での組み立て
基本の王道
-
-
- PEG(ベース)or 酸化マグネシウム +生活指導
- 出ない日だけ:刺激性(センノシド/ピコスルファート)を頓用
-
症状別の型
- IBS-C(腹痛・膨満が強い):PEG ± リナクロチド(症状で調整)
- 高齢者・CKD:PEG中心(Mgは慎重)
- 朝に出したい:PEG+エロビキシバット(生活リズムとセット)
- 出口が怪しい:姿勢+坐薬/浣腸を優先、経口増量で泥沼化しない
*実臨床では薬価が一番の問題に、、、
7)止痢薬:MOA・用量・使い分け
大原則
- 止痢薬は原因評価が前提
- 血便・発熱・重症感・C. difficile疑いでは原則使用しない
- 脱水補正(ORS)が最優先
① ロペラミド
- MOA:μオピオイド受容体 → 蠕動↓・分泌↓
- 適応イメージ:非感染性下痢、IBS-D、機能性・薬剤性、軽症水様性(発熱・血便なし)
- 用量(添付文書):成人 1日1〜2mgを1〜2回に分割(症状で調整)
- 禁忌/注意:血性下痢・発熱・偽膜性腸炎疑いでは避ける/便秘が出たら中止
② トリメブチン(腸管調整)
- MOA:腸管運動を“過剰は抑え、不足は促す”方向に調整
- 適応:IBS(下痢型/便秘型)、機能性下痢
- 用量:成人 1日300mg(100mg×3回)
③ ラモセトロン(IBS-D)
- MOA:5-HT3拮抗 → 内臓知覚↓+蠕動↓
- 用量:
- 男性:5μg 1日1回(最大10μg/日)
- 女性:2.5μg 1日1回(最大5μg/日)
- 注意:便秘、虚血性大腸炎(稀)
④ 胆汁酸性下痢:コレスチラミン
- MOA:胆汁酸を吸着 → 胆汁酸性下痢を改善
- 適応:回腸切除後、胆嚢摘出後、胆汁酸吸収不全
- 使い方の目安:1回4g(製剤により含量確認)を1日1〜2回から開始し調整
- 注意:便秘・腹満/他薬の吸収阻害(時間をずらす)
⑤ リファキシミン(位置づけ注意)
- MOA:腸管内非吸収性抗菌薬
- 使われる文脈:SIBOやIBS-Dで海外エビデンス、肝性脳症など(適応は地域差)
- 注意:適応・保険は必ず確認(一般外来の第一選択ではない)
⑥ 吸着・保護系 / プロバイオティクス
- タンニン酸アルブミン:補助的(エビデンスは強くない)
- プロバイオ:急性下痢・抗菌薬関連下痢で補助、IBSは個人差
8)特殊状況:ストマ高排液/短腸症候群
アヘンチンキ(routineでは使わない)
- 位置づけ:一般外来の下痢では使わない。専門的・特殊状況で検討。排液量が3L-4L程度で継続している場合帰宅困難となる
- 想定される文脈:イレオストミー高排液、短腸症候群、難治性分泌性下痢(ロペラミド無効など)
- 用量(添付文書):成人 1回0.5mL、1日1.5mL(症状で調整)
- 注意:依存・中枢抑制、呼吸抑制、便秘・イレウス、麻薬管理
*Evidenceは少ないがモルヒネも最終手段として使われることも
9)OSCE・外来で使える一言
便秘
- 「まず便を柔らかくしてから、必要なら腸を動かす薬を足します」
- 「刺激性下剤は頓用です。毎日は使いません」
- 「腎機能によって下剤を選びます(Mg製剤は慎重にします)」
下痢
- 「止痢薬は便利ですが、血便や発熱がある時は逆に危険なので避けます」
- 「まず脱水を防ぐためにORSが最優先です」
- 「IBS-Dは生活(睡眠・ストレス・食事)と薬をセットで考えます」
まとめ
- 便秘:非刺激性をベースに、刺激性はレスキュー
- 下痢:原因評価+補水が先、止痢は“使ってよい場面”を限定
- 姿勢・水分・タイミングは、薬と同じくらい治療効果を左右する
Reference
- 各薬剤の用法・用量:電子添文/くすりのしおり(PMDA、RAD-AR、KEGG等)
- Harrison’s Principles of Internal Medicine
- Murtagh’s General Practice
- McGee. Evidence-Based Physical Diagnosis
- ACG / WGO ガイドライン(下痢・IBS)
